Под термином диспепсия в медицине подразумевают совокупность симптомов со стороны желудочно-кишечного тракта, которые возникают на фоне функциональных или патологических изменений в пищеварительной системе.
У детей и взрослых, как правило, жалобы не отличаются. Исключением являются дети до года, которые в силу своего возраста могут выразить жалобы только в виде плача, частого срыгивания, отказа от еды. Пищеварительная система у детей не совершенна, поэтому функциональная диспепсия возникает чаще, чем у взрослых.
Что такое диспепсия
Диспепсия – это нарушение пищеварения, сопровождающееся ощущениями боли и дискомфорта в верхнем отделе живота. Пациенты описывают свое состояние простыми словами:
- тяжесть в желудке после приема пищи;
- быстрое насыщение;
- повышенное газообразование.
Точное определение диагноза нельзя сделать без дополнительных методов исследования, потому что у каждого страдающего диспепсией набор жалоб может быть разный.
Диспепсия — это общее название для группы симптомов, связанных с нарушением пищеварения. Врачи отмечают, что у взрослых и детей диспепсия может проявляться по-разному. У взрослых чаще всего наблюдаются боли в животе, ощущение тяжести, изжога и тошнота. У детей симптомы могут быть менее выраженными, но также включают боли в животе и снижение аппетита. Врачи подчеркивают, что диспепсия может быть вызвана различными факторами, включая стресс, неправильное питание и заболевания желудочно-кишечного тракта. Важно помнить, что при постоянных или сильных симптомах необходимо обратиться к специалисту для диагностики и назначения лечения. Правильный подход к питанию и образу жизни может значительно улучшить состояние и снизить проявления диспепсии.

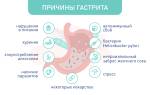
Причины
В основе возникновения диспепсии лежат функциональные или органические нарушения. Возраст пациента имеет значение при выявлении впервые возникших жалоб, характерных для этого заболевания. У грудничков причины диспепсии связаны:
- с алиментарными погрешностями;
- недостатком ферментов;
- кишечными инфекциями;
- лактазной недостаточностью.
Дети раннего возраста могут дополнительно иметь жалобы невротического генеза – следствие перенесенных стрессов. Особенность детского возраста заключается в малом количестве органических диспепсий среди всех выявленных. В этой ситуации чаще причинами заболевания могут быть паразитарные инвазии (кишечные гельминтозы, лямблиоз). Нужно отметить, что незрелая пищеварительная система детей реагирует симптомами диспепсии на пищевую и лекарственную аллергию.
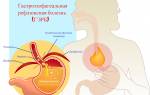
Причинами диспепсий у взрослых часто служат: органические изменения в желудке (язвенная болезнь, хронический гастрит), в кишечнике (энтероколит), в желчном пузыре (желчекаменная болезнь), хронический панкреатит, ГЭРБ.
Патогенез
Выделяют следующие факторы патогенеза диспепсии:
- гиперсекреция соляной кислоты в желудке – появление боли в животе;
- нарушение моторики желудка и двенадцатиперстной кишки – возникает тяжесть в эпигастральной области и тошнота;
- изменение чувствительности стенки желудка и начального отдела тонкого кишечника к растяжению – ранняя насыщаемость.
Имеет значение определение ведущего фактора развития синдрома диспепсии, ведь от этого будет зависеть тактика лечения. Нельзя забывать, что благодатной почвой для этой патологии служит невротический генез заболевания.
Важно знать!
Восстановление психоэмоционального состояния пациента – это уже 50 % успеха на пути к выздоровлению.
Диспепсия — это термин, который описывает группу симптомов, связанных с нарушением пищеварения. Люди часто жалуются на дискомфорт в области живота, вздутие, тошноту и изжогу. У взрослых диспепсия может возникать из-за неправильного питания, стресса или заболеваний желудка. У детей же подобные симптомы могут быть связаны с перееданием или непереносимостью определённых продуктов. Многие родители замечают, что их дети становятся капризными и отказываются от еды, когда у них возникают проблемы с пищеварением. Важно помнить, что диспепсия — это не самостоятельное заболевание, а скорее сигнал о том, что организму требуется внимание. Обращение к врачу поможет выявить причины и подобрать правильное лечение, чтобы вернуть комфорт в повседневную жизнь.

Виды диспепсий
Все диспепсии делят на две основные группы:
- неязвенную (функциональную);
- язвенную (подтверждается органическими изменениями в пищеводе, желудке, кишечнике).
В зависимости от причины выделяют несколько видов расстройств пищеварения.
Таблица 1. Типы диспепсии
| Алиментарная | Возникает вследствие погрешности в питании. Продукты – цитрусовые, кофе, шоколад, орехи; химические соединения вызывают диспепсию. |
| Бродильная | Чрезмерное употребление углеводов:
|
| Инфекционно-токсическая | Результат перенесенных кишечных инфекций:
|
| Гнилостная | Следствие употребления большого количества белка (красного мяса, колбасы); |
| Жировая | Приводит к этому состоянию злоупотребление тугоплавкими жирами (сала). |
| Ферментативная | Нехватка ферментов в разных отделах ЖКТ:
|
Классификация диспепсий по характеру течения выделяет:
- острые;
- рецидивирующие;
- хронические.
Существует подразделение диспепсий в зависимости от уровня поражения пищеварительного тракта:
- пищеводная;
- желудочная;
- кишечная.
Используют деление по вариантам проявления заболевания:
- язвенноподобный;
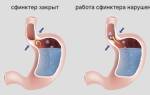
- рефлюксоподобный;
- дискинетический;
- неспецифический.
У новорожденных с нарушением пищеварения отдельно выносится термин «простая» диспепсия. Она развивается при резком переходе со смеси на коровье молоко, при прекращении грудного вскармливания.
У беременных женщин основой для развития диспепсии часто служит дискинезия желчевыводящих путей, которая обостряется на фоне гормональных изменений в организме будущей мамы.
Симптомы
Пациент с диспепсией предъявляет жалобы на:
- тошноту;
- рвоту;
- изжогу;
- тяжесть в эпигастрии;
- вздутие;
- боль в животе натощак или после приема пищи;
- запор или понос;
- чувство переполнения желудка.
Чаще всего возникновение симптомов связано с едой. Проявления диспепсии могут возникать внезапно и беспокоить несколько дней. Физическая активность, употребление алкоголя, неправильный рацион питания помогают сохранять болезненное состояние длительно (1–2 недели, иногда на протяжении полугода).
Синдром неязвенной диспепсии отличается от клинической картины при органических изменениях пищеварительного тракта. Он никогда не будет изнурять пациента ночной болью, будет носить более доброкачественный характер.
Внимание!
При появлении тревожных симптомов диспепсии: потливости, снижения веса, тахикардии, болезненного глотания, рвоты с примесью алой крови, лихорадки, примеси крови в кале визит к врачу откладывать нельзя!

Диагностика
Для установления диагноза необходимы следующие лабораторно-инструментальные методы:
- общий анализ крови и мочи;
- фиброгастродуоденоскопия;
- биохимия крови;
- исследование на Helicobacter pylori;
- УЗИ органов брюшной полости;
- анализ кала – копрограмма.
Дополнительные исследования нужны для выполнения основной задачи – исключить органическую патологию пищеварительной системы. Обязательно нужна консультация невролога, при наличии показаний психиатра.
В 1988 году в Риме был создан постоянно работающий комитет из гастроэнтерологов по изучению функциональных расстройств ЖКТ. На последнем заседании в 2016 году были приняты Римские критерии ІV. Согласно им различают два вида диспепсий:
- вторичную диспепсию (при опухолях желудка, язвенной болезни);
- функциональную диспепсию.
По Римским критериям к основным симптомам функциональной диспепсии относят:
- чувство переполнения в эпигастрии;
- раннее насыщение;
- боль и чувство жжения в подложечной области.
Согласно последнему конгрессу выделяют клинические варианты:
- постпрандиальный дистрес-синдром – чувство переполнения после принятия небольшого количества пищи, быстрое насыщение;
- синдром эпигастральной боли – чувство жара или боль в верхнем отделе живота.
Для установления диагноза функциональной диспепсии все вышеуказанные симптомы должны сохраняться последние 3 месяца при общей продолжительности заболевания до 6 месяцев. Причем обязательным условием постановки диагноза должно быть отсутствие органических заболеваний у пациента. Таким образом, Римские критерии ІV используются для дифференциальной диагностики диспепсии в современной гастроэнтерологии.
Обратите внимание на ацетонемический синдром у детей и его отличия от диспепсии. Симптомы у детей с этими патологиями схожи:
- рвота;
- боль в животе;
- диарея.
В развитии ацетонемического синдрома, также, как и в возникновении диспепсии, играют роль ферментопатии. Клиническими признаками ацетонемических кризов являются:
- запах изо рта ацетона;
- многократная рвота;
- ночные боли в суставах.
В крови и моче при проведении анализов определяют повышенную концентрацию кетоновых тел. Это является основным отличием от диспепсии, помогающим правильно установить диагноз.
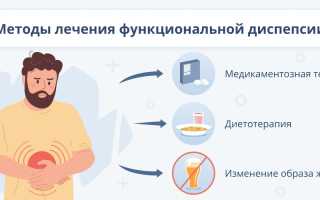
Лечение
Лечение функциональной диспепсии в первую очередь заключается в мероприятиях направленных на соблюдение диетических рекомендаций, ведение здорового образа жизни. Это значит, что нужно отказаться от алкоголя, курения, соблюдать режим дробного частого питания. В домашних условиях такой режим питания позволяет пациенту длительно находиться в ремиссии. Дополнительно можно использовать народную медицину. Народные средства не менее эффективно помогают убрать вздутие, боль в животе. Для этого используют отвар ромашки, укропа, фенхеля, шалфея.
Схема медикаментозной терапии будет зависеть от формы диспепсии. Клинические рекомендации включают лекарства, которые используются для снятия основных симптомов диспепсии. Для нормализации моторики пищеварительного тракта советуют принимать:
- метоклопрамид;
- домперидон;
- итоприд.
Жжение и боль в эпигастрии снимают ингибиторы протонной помпы:
- омепразол;
- пантопразол;
- рабепразол.
Антациды помогают быстро избавиться от изжоги. Спазмы желудочно-кишечного тракта рекомендуют лечить:
- «Дуспаталином»;
- «Но-шпой»;
- «Тримспа»;
- «Энтероспазмилом»;
- «Дицетел».
При лечении ассоциированной с Helicobacter pylori диспепсии обязательно проводится эрадикационная терапия антибиотиками. Избавиться от хеликобактерной инфекции – означает убрать основу для развития органической патологии у пациентов любого возраста: у взрослых, подростков и у детей раннего возраста. Для этого используются в комплексе:
- антибактериальные препараты;
- ингибиторы протонной помпы;
- антациды;
- лактопрепараты.
Профилактировать осложнения, которые возникают от приема антибиотиков, помогают «Линекс», «Энтерожермина» и другие про- и пре-биотики.
Таким образом, можно сказать, что ни один препарат, используемый для лечения диспепсии, не сможет в одиночку вылечить этот недуг. Здесь нужен комплексный подход с использованием не только таблеток, но и психотерапии, диетотерапии. Давно уже доказано, что слова тоже лечат, особенно из уст грамотного психолога.
Своевременное лечение диспепсии у взрослых позволяет избежать обострения и развитие осложнений хронического заболевания, перерождение его в онкопатологию. Хроническая форма болезней в медицине подразумевает не только прием лекарства. Здесь имеет значение образ жизни, позволяющий избегать обострений. Правильное питание, режим, умеренная физическая нагрузка вместе дают возможность отказаться от лекарственных препаратов, способствуют полному исчезновению проявлений болезни или уменьшению их интенсивности.
Диета
В острый период диспепсии используют диету №1. Она обеспечивает щажение желудка. В меню не должно быть копченостей, маринадов, жареных блюд. По мере исчезновения острых симптомов в меню при диспепсии можно включать:
- супы из картофеля;
- свежий творог;
- кефир;
- омлеты;
- нежирное мясо;
- любые каши.
Можно есть сладкие фрукты отварные или печеные, кисели, сухое печенье. Кушать нужно не более 5 раз в сутки, убрать перекусы.
Полезные продукты для желудка
Прогнозы и профилактика
Профилактические меры предупреждения заболеваний пищеварительного тракта среди дошкольников и школьников касаются исключения из рациона питания сухариков, чипсов, газировки. В детском возрасте функциональные нарушения требуют особого внимания, так как в последующем они могут привести к формированию органической патологии. Для этого нужно регулярно проводить лабораторную диагностику, посещать семейного врача или педиатра, придерживаться режима питания, следить за эмоциональным состоянием ребенка. Полноценная профилактика диспепсии позволит надолго забыть об этой проблеме.
Профилактика у взрослых – это изменени культуры питания и лечение основной патологии.
Вопрос-ответ
Какие основные симптомы диспепсии?
Симптомы диспепсии могут включать боль или дискомфорт в области живота, вздутие, тошноту, изжогу и нарушения пищеварения. Эти проявления могут варьироваться по интенсивности и длительности, в зависимости от причины диспепсии.
Каковы возможные причины диспепсии у детей?
У детей диспепсия может быть вызвана различными факторами, включая неправильное питание, стресс, инфекции желудочно-кишечного тракта или аллергии на определенные продукты. Важно обратиться к врачу для диагностики и определения точной причины.
Как лечится диспепсия?
Лечение диспепсии зависит от ее причины. Врач может рекомендовать изменения в диете, прием антацидов или других медикаментов для облегчения симптомов. В некоторых случаях может потребоваться более глубокое обследование для выявления основного заболевания.
Советы
СОВЕТ №1
Если вы испытываете симптомы диспепсии, такие как боль в животе, вздутие или тошноту, не откладывайте визит к врачу. Правильная диагностика поможет выявить причины и назначить соответствующее лечение.
СОВЕТ №2
Обратите внимание на свой рацион. Избегайте жирной, острой и слишком сладкой пищи, а также газированных напитков, которые могут усугубить симптомы диспепсии. Старайтесь есть небольшими порциями и тщательно пережевывать пищу.
СОВЕТ №3
Ведите дневник питания и симптомов. Записывайте, что вы едите и когда появляются неприятные ощущения. Это поможет вам и вашему врачу лучше понять, какие продукты могут вызывать диспепсию.
СОВЕТ №4
Не забывайте о важности стиля жизни. Регулярные физические упражнения, достаточный сон и управление стрессом могут значительно улучшить ваше общее состояние и снизить риск возникновения диспепсии.